A hanseníase ainda é uma das doenças infecciosas mais cercadas de dúvidas no Brasil, apesar de ter tratamento eficaz e gratuito. Conhecida durante muitos anos como lepra, a enfermidade carrega um estigma histórico que não corresponde à realidade atual. Hoje, médicos dermatologistas e infectologistas reforçam que se trata de uma doença curável, que pode ser controlada com acompanhamento adequado e início rápido do tratamento.
Autoridades em saúde pública apontam que, mesmo com avanços no controle, o país continua entre os que mais notificam casos no mundo. Por isso, campanhas de informação e diagnóstico precoce seguem como estratégia central do Ministério da Saúde e de especialistas, principalmente em regiões mais vulneráveis. O objetivo é reduzir o número de pessoas com sequelas, muitas delas evitáveis quando a hanseníase é identificada nas fases iniciais.
O que é hanseníase e qual é a causa da doença?
A hanseníase é uma doença infecciosa crônica causada pela bactéria Mycobacterium leprae, também chamada de bacilo de Hansen. Esse microrganismo ataca principalmente os nervos periféricos, a pele e, em alguns casos, olhos e mucosas. Segundo dermatologistas, a característica mais marcante da hanseníase é a alteração de sensibilidade em áreas da pele, muitas vezes acompanhada de manchas ou nódulos.
A bactéria responsável se multiplica lentamente, o que explica o desenvolvimento progressivo da enfermidade. De acordo com infectologistas, o período entre o contato com o bacilo e o aparecimento dos primeiros sinais pode variar de meses a vários anos. Essa evolução lenta contribui para atrasos no diagnóstico, já que os sintomas iniciais nem sempre causam incômodo intenso.
É importante destacar que a hanseníase não é uma doença hereditária. A transmissão depende da presença do bacilo e de determinados fatores de risco, como contato prolongado e condições de vida que favoreçam a disseminação do agente infeccioso.
Como a hanseníase é transmitida?
A transmissão da hanseníase ocorre principalmente por meio das vias aéreas superiores, em situações de convivência próxima e prolongada com uma pessoa doente que ainda não iniciou o tratamento. Especialistas explicam que gotículas eliminadas ao falar, tossir ou espirrar podem conter o bacilo de Hansen. No entanto, não é toda pessoa exposta que desenvolverá a infecção.
Estudos indicam que a maioria da população tem defesa natural contra a bactéria e nunca adoecerá, mesmo que tenha tido contato com um caso. Por isso, infectologistas reforçam que o risco se concentra especialmente em familiares ou pessoas que dividem o mesmo ambiente por longos períodos com alguém com hanseníase ativa e não tratada. Após o início da medicação, o indivíduo deixa de transmitir a doença rapidamente, o que reduz de forma importante a circulação do bacilo.
É recomendado que contatos próximos de pacientes diagnosticados sejam avaliados em serviços de saúde. Essa investigação permite identificar sinais iniciais da doença e orientar medidas de prevenção, como acompanhamento regular e, quando indicado, vacinação com BCG, que oferece proteção parcial.
Quais são os principais sintomas da hanseníase?
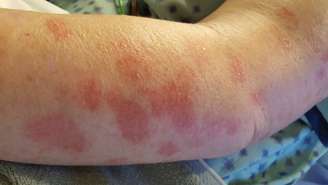
Os sintomas da hanseníase costumam começar de forma discreta. Um dos primeiros sinais relatados por especialistas é o aparecimento de manchas esbranquiçadas, avermelhadas ou acastanhadas na pele com alteração de sensibilidade ao calor, ao toque ou à dor. Em muitos casos, essas áreas não coçam e não doem, o que faz com que sejam confundidas com outras condições dermatológicas.
Além das manchas, é comum ocorrer:
- Formigamentos, fisgadas ou dormência em mãos, pés, braços e pernas;
- Perda de força nas mãos ou dificuldade para segurar objetos;
- Ressecamento da pele em determinadas regiões;
- Redução ou ausência de pelos e suor em áreas afetadas;
- Nódulos ou inchaços em orelhas, face ou corpo.
Em estágios mais avançados, podem aparecer deformidades nas mãos e nos pés, úlceras em regiões com perda de sensibilidade e alterações no rosto, como queda da sobrancelha. Neurologistas e dermatologistas ressaltam que essas complicações estão associadas à demora no diagnóstico e à ausência de tratamento adequado, reforçando a importância de procurar um serviço de saúde ao notar alterações persistentes de sensibilidade ou manchas atípicas.
Quais são os tipos de hanseníase?
Para orientar o tratamento, a hanseníase é classificada em diferentes formas clínicas, de acordo com a resposta do sistema imunológico e o número de lesões presentes. Entre as categorias mais utilizadas por especialistas estão:
- Hanseníase paucibacilar: caracterizada por poucas lesões de pele (em geral até cinco) e menor quantidade de bacilos. Costuma ter evolução mais limitada.
- Hanseníase multibacilar: apresenta maior número de manchas, nódulos ou infiltrações na pele, com maior carga de bactérias. Nesses casos, o risco de transmissão e de acometimento de nervos é mais elevado.
Dentro dessa divisão, dermatologistas também descrevem formas clínicas como indeterminada, tuberculoide, dimorfa e virchowiana, que refletem diferentes padrões de resposta do organismo. Essa classificação ajuda no acompanhamento, mas, para a população em geral, o ponto central é entender que, em todas as formas, a hanseníase tem tratamento gratuito e pode ser controlada com acompanhamento adequado.
Como é feito o diagnóstico e por que a detecção precoce é essencial?
O diagnóstico da hanseníase é clínico, realizado principalmente pela avaliação da pele e dos nervos. Profissionais de saúde treinados observam manchas com alteração de sensibilidade, espessamento de nervos periféricos e outros sinais neurológicos. Em alguns casos, exames complementares, como biópsia de pele ou testes laboratoriais específicos, são solicitados para confirmar a presença do bacilo de Hansen.
Infectologistas e dermatologistas destacam que identificar a doença nas fases iniciais evita danos permanentes aos nervos. Quando o tratamento começa cedo, as chances de prevenir incapacidade física e deformidades são muito maiores. Além disso, o diagnóstico precoce interrompe a cadeia de transmissão, protegendo familiares e pessoas que convivem diariamente com o paciente.
Campanhas de educação em saúde costumam orientar a população a ficar atenta a manchas persistentes com alteração de sensibilidade e a buscar avaliação em unidades básicas de saúde sempre que houver dúvida. A abordagem ampla, envolvendo equipes de atenção primária, escolas e comunidades, tem sido apontada por especialistas em saúde coletiva como fundamental para reduzir o atraso no diagnóstico.
Qual é o tratamento da hanseníase e como o SUS atua?
O tratamento da hanseníase é feito com um esquema de antibióticos combinado, chamado poliquimioterapia (PQT). Essa terapia utiliza, em geral, três medicamentos em comprimidos, distribuídos em cartelas padronizadas pelo Ministério da Saúde. A duração do tratamento varia conforme o tipo de hanseníase: em casos paucibacilares, costuma ser de seis meses, enquanto nas formas multibacilares pode chegar a doze meses ou mais, seguindo orientação médica.
No Brasil, o Sistema Único de Saúde (SUS) oferece todo o tratamento de forma gratuita, incluindo medicamentos, consultas de acompanhamento e orientações de equipe multiprofissional. Profissionais de saúde explicam que, logo nas primeiras doses da medicação, a pessoa deixa de transmitir a doença, mas precisa manter o uso regular dos comprimidos até o final do esquema indicado para garantir a cura e reduzir o risco de recaída.
Além dos antibióticos, o manejo da hanseníase pode incluir fisioterapia, cuidados com a pele e orientações para proteção de áreas com perda de sensibilidade, prevenindo feridas e deformidades. Em situações de inflamação aguda dos nervos, conhecidas como reações hansênicas, podem ser necessários outros medicamentos, como corticoides, sempre sob supervisão médica.
É possível prevenir a hanseníase?
A prevenção da hanseníase envolve uma combinação de estratégias. A mais importante, segundo especialistas em saúde pública, é o diagnóstico e o tratamento rápido de todos os casos, o que reduz significativamente a circulação do bacilo na comunidade. A investigação de contatos próximos também é fundamental, permitindo identificar alterações precoces e orientar acompanhamento.
A vacina BCG, amplamente utilizada na infância para prevenção de formas graves de tuberculose, também oferece proteção parcial contra a hanseníase. Em algumas situações, contatos de casos confirmados podem receber doses adicionais da vacina, conforme protocolos do Ministério da Saúde. Medidas de melhoria das condições de vida, como saneamento, moradia adequada e acesso a serviços de saúde, também contribuem para reduzir o impacto da doença em áreas mais vulneráveis.
Especialistas reforçam ainda a importância de combater o estigma. A ideia de isolamento e afastamento social de pessoas com hanseníase não se aplica ao contexto atual, já que o tratamento é eficaz e interrompe a transmissão em pouco tempo. Informação clara e acesso ao cuidado são apontados como fatores decisivos para que a doença seja cada vez mais diagnosticada cedo, tratada de forma adequada e deixe de causar incapacidades evitáveis.





-sohcv9nj7kv8.jpg)




