A residência médica, modalidade de pós-graduação que proporciona especialização como um treinamento em serviço, vive um momento de renovação no Brasil. Entre a incorporação de tecnologias como simulação realística e inteligência artificial e a ampliação de competências socioemocionais, instituições públicas e privadas redesenham seus modelos de formação.
O debate se torna ainda mais urgente por causa da escassez de vagas de residência. Segundo a Demografia Médica 2025, o País formou cerca de 32 mil médicos em 2024. Esse contingente não consegue ser absorvido pelas cerca de 16 mil vagas de residência disponíveis no mercado. A diferença revela um desafio nacional.
"Nós tivemos um aumento muito grande dos cursos de medicina, dos formandos em medicina a cada ano, e não temos vagas suficientes para absorver todos esses egressos por falta de residência", afirma César Eduardo Fernandes, presidente da (AMB) Associação Médica Brasileira.
A residência médica não é obrigatória por lei no Brasil para o exercício da medicina, mas é indispensável para quem deseja atuar como médico especialista.
O objetivo da residência é preparar médicos mais completos em um contexto marcado por transformações demográficas, pressões assistenciais e mudanças no perfil epidemiológico da população. "O melhor jeito de formar um profissional da área médica para que possa contribuir para a sociedade é com a residência", afirma o cirurgião Adnan Neser, preceptor da primeira turma do programa de residência médica da Prefeitura de São Paulo, que instituiu o sistema nas unidades médicas da capital em 1974.
A carga horária da residência médica é de 2.880 horas de aula e treinamento por ano, com atendimento em plantões, emergências, ambulatórios de especialidades e acompanhamento dos pacientes, sempre supervisionados por especialistas. A residência é constituída obrigatoriamente por estágios práticos, que ocupam de 80% a 90% da carga horária. O tempo restante é dirigido a atividades teórico-pedagógicas complementares.
Simulação realística usa tecnologia para transformar o aprendizado
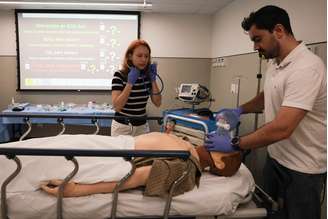
A adoção da simulação realística tornou-se um dos eixos centrais da formação de especialistas. No Einstein Hospital Israelita, que possui cerca de 270 residentes em 24 programas, o uso de simulação evolui de acordo com a complexidade dos cenários. O coordenador da Comissão de Residência Médica da instituição, Renato Carrera, explica que o modelo permite "treinar e desenvolver competências socioemocionais fundamentais", além de repetir procedimentos com segurança e receber feedback imediato.
É uma metodologia ativa de ensino que utiliza cenários controlados, manequins de alta fidelidade ou atores (pacientes padronizados) para replicar fielmente situações clínicas reais. A técnica auxilia não apenas no diagnóstico, mas também nas condutas adequadas na assistência.
No Centro Universitário das Américas (FAM), a simulação começa ainda na graduação, algo que o coordenador do curso de Medicina, Rodrigo Varotti, considera estruturante para a formação. "O aluno pode acertar, errar e treinar diversas vezes no ambiente simulado, para depois adaptar essa habilidade ao paciente real."
A combinação de realismo tecnológico e ambiente controlado cumpre papel duplo: oferece segurança ao estudante e protege o paciente, ao reduzir situações de treinamento direto no cuidado real.
Competências socioemocionais se firmam como pilares
Cada vez mais, instituições reconhecem que o especialista não pode ser formado apenas pelas competências técnicas. No Einstein, Carrera destaca que habilidades como ética, postura profissional, comunicação clara e trabalho em equipe compõem o centro da proposta pedagógica. Essa preocupação está presente desde o processo seletivo. Na segunda fase da avaliação, que corresponde à 40% da nota final, o maior peso é dado para essas competências.
As competências socioemocionais são ainda mais importantes diante da pluralidade de ambientes nos quais o médico atua. No Einstein, residentes atuam tanto na unidade privada do Morumbi quanto em UBSs e UPAs administradas pela instituição. "A vivência entre o público e o privado permite oferecer o mesmo grau de expertise para ambos os públicos", diz Carrera.
Para Varotti, o internato supervisionado, no qual o aluno atua 36 horas semanais em serviços do SUS, oferece vivência real do cotidiano assistencial, essencial para consolidar conhecimentos.
O desenvolvimento dessas habilidades é exemplificado pelo relato do cirurgião torácico Leonardo Rottili Roeder, que realizou residência em hospitais 100% SUS e hoje atua como preceptor no Hospital Universitário Cajuru, de Curitiba (PR).
Roeder conta que, durante a residência em cirurgia torácica, uma das patologias que atendia com grande frequência era a hiperidrose (suor excessivo), condição subestimada, mas que causa profundo impacto social e psicológico no paciente. Após a cirurgia, minimamente invasiva, ele percebia a transformação no comportamento dos pacientes, como a mudança na postura, na segurança e até na forma de se expressar.
"Essa experiência moldou minha forma de enxergar a cirurgia: técnica e precisão são fundamentais, mas compreender o contexto do paciente é igualmente essencial".
A visão se fortalece também no setor suplementar. Ricardo Casalino, diretor de educação corporativa da Rede Total Care, do Grupo Amil, explica que a residência permite ao aluno vivenciar a medicina do mundo real, conectando pesquisa e cuidado direto. Ao acompanhar o paciente desde a chegada ao serviço até o seguimento após a alta, o residente desenvolve visão ampliada de cuidado. A rede possui 51 alunos em quatro hospitais. "É uma formação complementar. Na residência, o médico entende a jornada inteira do paciente."
Os entrevistados convergem em uma visão comum: a residência precisa formar profissionais tecnicamente sólidos, sensíveis às necessidades dos pacientes e capazes de atuar em sistemas de saúde complexos. Como resume Carrera, ao definir o que espera do residente ao final do programa. "Eu entraria facilmente no consultório dele".
'Falta estrutura', diz presidente da AMB
O presidente da Associação Médica Brasileira, César Eduardo Fernandes, aponta desafios estruturais que ainda comprometem a oferta de residências de qualidade. Para ele, o problema central está na infraestrutura deficitária de muitos serviços formadores:
"Boa parte das residências estão instaladas em serviços com deficiências estruturais, em que faltam preceptores bem formados e número adequado de procedimentos."
"Não é a convivência com o residente que piora a segurança do paciente, é a falta de estrutura, falta de orientação, a falta de profissionais competentes para o cuidado desses pacientes, ao mesmo tempo, para o ensino dos residentes", avalia.
Embora o diploma permita o registro profissional no País, Fernandes considera indispensável aprimorar os mecanismos de avaliação. E mostra preocupação com os resultados da primeira edição do Exame Nacional de Avaliação da Formação Médica (Enamed), divulgada em janeiro de 2026. O estudo revelou que cerca de 30% dos 351 cursos de medicina avaliados no Brasil obtiveram conceitos insatisfatórios (1 e 2), indicando baixa proficiência dos alunos.
"É importante que ele (médico) passe por uma avaliação das suas competências, das suas habilidades e suas atitudes depois de formado, ou mesmo durante a sua formação".