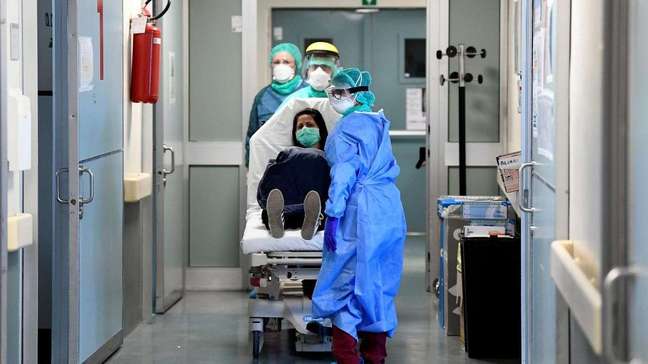
O que acontece com um paciente de covid-19 na UTI
Unidades de Terapia Intensiva recebem pacientes com as formas mais graves da covid-19
Um paciente dá entrada no pronto-socorro sentindo muita falta de ar. Com a escalada do novo coronavírus, os médicos começam a investigação de imediato. Correm para medir taxa de oxigênio no sangue, avaliar lesões pulmonares, perguntar o histórico de outras doenças. Nos quadros mais severos, não dá tempo de tentar outro método: a pessoa acaba entubada e, às pressas, vai parar em uma Unidade de Terapia Intensiva (UTI).
O roteiro descrito acima é comum entre pacientes da covid-19 que conseguem vagas em UTIs, locais destinados aos casos mais agudos da doença, segundo relatam médicos intensivistas e gestores de hospitais ouvidos pelo Estado. A pandemia que já deixou 4.008 mortos no Brasil também tem obrigado as unidades a repensar lógicas de atendimento, alterar rotina de visitas e redobrar cuidados diante dos riscos de a própria equipe acabar infectada.
Por enquanto, ainda não existe vacina ou tratamento contra o coronavírus com eficácia cientificamente comprovada. Para explicar o atendimento prestado às vítimas e o dia a dia nas unidades intensivas, a reportagem conversou com profissionais do Instituto de Infectologia Emílio Ribas e dos Hospitais Sírio-Libanês e Israelita Albert Einstein, referências da rede pública e privada de São Paulo.
Nessas unidades, pacientes chegam a passar mais de três semanas na UTI -- muitos deles sedados, com a musculatura paralisada, e só respirando com auxílio de aparelhos. Para se ter ideia, levantamento recente da Secretaria Estadual da Saúde, da gestão João Doria (PSDB), indica que 41,5% das pessoas internadas com Síndrome Respiratória Aguda Grave (SRAG) por covid-19 acabam em unidades intensivas. Destas, quatro a cada dez vão precisar de respiradores para tentar sobreviver.
A porta de entrada
O pronto-socorro é a principal porta de entrada dos pacientes graves, segundo profissionais que estão na linha de frente do combate à pandemia. Nos hospitais, triagens foram adaptadas para separar o atendimento de casos suspeitos de coronavírus das demais pessoas.
"A maioria chega por demanda espontânea, buscando atendimento depois de apresentar principalmente sintoma de insuficiência respiratória", descreve Jaques Sztajnbok, chefe da UTI do Emílio Ribas. Cansaço, congestão nasal, coriza, dor de cabeça, febre, diarreia são sinais que também podem aparecer.
Em tese, a outra maneira de conseguir vaga é se alguma unidade médica pedir, através de um sistema específico, que o paciente seja transferido para lá por não dispor de estrutura adequada para cuidados intensivos. "Em tese" porque, hoje, os 30 leitos de UTI do Emílio Ribas já estão ocupados -- e, portanto, incapazes de receber novas pessoas.
"Cerca de três semanas atrás, solicitaram 17 vagas em um único dia. No outro, mais 30. Aí, passamos 24 horas sem pedidos e, em seguida, vieram mais 54. O susto mesmo foi logo depois: 104 solicitações", conta Sztajnbok. Com o avanço da pandemia, o governo Doria já chegou a projetar a lotação de todas as 3,5 mil vagas públicas do Estado em maio.
Hospitais privados também demonstram preocupação com o volume de casos mas até o momento não há relatos de internação negada. Além de por meio dos PSs, pacientes chegam às UTIs por recomendação médica após consultas presenciais, por domicílio ou até por telemedicina, conforme relata o intensivista e clínico-geral do Einstein, Leonardo Rolim. "É uma nova porta de entrada. Em um dia, fizemos 1 mil atendimentos por telemedicina: se for percebida alguma necessidade, o médico já encaminha."
A internação
Médicos afirmam que a decisão de internar depende de uma somatória de fatores, como a instabilidade da pressão arterial ou retenção de gás carbônico. Para a análise, um dos principais exames é a oximetria, responsável por medir a saturação de oxigênio no sangue, cujos valores em uma pessoa saudável ficam acima de 95%.
"Quando o porcentual aparece abaixo de 90%, em ar ambiente, é sinal grave", diz Sztajnbok. "Um paciente que chega com falta de ar importante, com valores muito baixos, vai direto para a sala de emergência. Às vezes, é entubado imediatamente."
Também é praxe realizar tomografia de tórax, pela qual especialistas conseguem detectar lesões característica do novo coronavírus. "É um padrão que a gente chama de 'vidro fosco', que aparece por exemplo em pneumonias bacterianas, mas em várias áreas dos dois pulmões", explica o diretor de governança clínica do Sírio-Libanês, Fernando Ganem.
Para casos menos graves, o socorro pode ser feito por métodos não-invasivos. Basicamente, se aumenta a oferta de oxigênio através de equipamentos como máscara para nebulização ou catéter de alto fluxo. "Alguns pacientes, apenas com essa medida, conseguem ter a reação normalizada", afirma Rolim, do Einstein.
Já em cenário de piora, a equipe médica, primeiro, aplica sedativos e relaxante muscular no paciente -- cuidado necessário para evitar tosses involuntárias que acabam despejando grandes cargas de Sars-Cov-2, o vírus causador da covid-19. Em seguida, vai inserindo um tubo pela boca ou narina até a traqueia que, acoplado a um ventilador mecânico (o respirador), compensa a falta de atividade dos pulmões.
A segurança
Segundo especialistas, equipes médicas acabam ficando mais expostas ao coronavírus na hora de fazer a entubação ou extubação (quando o aparelho é removido) do paciente. "É um momento em que há contato. Precisa fazer a visualização direta, levantar a língua, expor a epiglote… Se ele tossir, a carga de vírus é enorme", afirma Sztajnbok.
Considerada altamente contagiosa, a doença tem levado hospitais a adotar sistemas especiais de segurança nas UTIs. Para chegar aos quartos, isolados uns dos outros, os profissionais precisam se paramentar com máscara, luva, avental e face shield, o escudo facial que protege de microgotículas dispensadas no ar. Procedimentos de vestir - e principalmente de retirar - os equipamentos de proteção seguem protocolos rígidos.
Em algumas unidades, agora só um membro das equipes multiprofissionais vai presencialmente até o paciente -- em vez do time completo (intensivista, enfermeiro, nutricionista, fisioterapeuta respiratório). Controlando acesso, seguranças anotam o nome de cada médico e avisam caso alguém da equipe já tenha ido lá antes.
Acompanhantes também foram vetados ou sofreram redução no tempo de visita. No Sírio, por exemplo, há pessoas internadas que falam com familiares através de tablets ou notebooks. "É um problema social que temos encontrado", afirma Ganem. "Quando o paciente está consciente, ele fica muito deprimido pela situação de isolamento."
No Emílio Ribas, as UTIs têm antecâmaras com pressão negativa, sistema que impede o ar "infectado" de sair e contaminar outros ambientes. Já o Einstein comprou 150 aparelhos portáteis de pressão negativa para enfrentar o coronavírus. Antes da pandemia, o hospital contava com dois equipamentos similares.
A UTI
Por representar casos de maior instabilidade, pacientes na UTI precisam ser monitorados 24 horas por dia e as equipes médicas devem estar prontas para intervir imediatamente. "Existe um padrão muito curioso, que já foi constatado na literatura lá fora. Por volta do sétimo ao décimo dia, o paciente infectado tem uma virada", relata Ganem. "Em questão de horas, uma pessoa que estava respirando por conta própria pode ter um descompasso e precisar receber ventilação."
"O coronavírus é uma doença nova e complicada, com a qual ainda estamos aprendendo a lidar", diz Sztajnbok -- na UTI do Emílio Ribas, 100% dos atendidos estão entubados. "Nem sempre há o mesmo padrão de lesão pulmonar. Cada comportamento, demanda uma estratégia diferente de ventilação mecânica. O aparelho é complexo, difícil de pilotar. Muitas vezes, a expertise dos médicos é a diferença entre salvar muitas vidas ou morrer muita gente."
Já no Einstein, cerca de 50% dos internados em terapia intensiva precisam do respirador, segundo Rolim. "Temos pacientes que saíram da internação em terapia intensiva depois de três ou quatro dias. Entre os entubados, a média é de dez dias", afirma.
Em pacientes de covid-19, os médicos também têm percebido maior intercorrência de insuficiência renal comparado a outras infecções respiratórias. Por isso, aparelhos de diálise chegam a ser usados em até 20% dos casos, segundo estimam. Também há registro pacientes que desenvolvem tromboses, mas sem consenso médico de que esse comportamento destoa de outras patalogias.
Principais Equipamentos da UTI
-
Monitor multiparamétrico: monitora sinais vitais e trasmite para uma central para acompanhamento médico;
-
Bomba de infusão: dispositivo eletrônico que aplica de forma contínua medicamentos previamente programados
-
Respirador: equipamento responsável pela ventilação mecânica
-
Diálise: máquina que substitui a função dos rins
-
Cama com balança: permite pesar o paciente sem precisar deslocá-lo, o que é útil para detectar quadros de desidratação ou retenção de líquidos
O(s) tratamento(s)
Integrantes de rede de pesquisa para avaliar segurança e eficácia de medicamentos contra a covid-19, o Sírio e o Einstein têm ministrado hidroxicloroquina para pacientes. Além dos estudos clínicos, outra forma de aplicação é para uso compassivo - quando o doente, com risco de vida e sem tratamento convencional, consente em tentar uma droga nova.
"Como o Ministério da Saúde liberou para casos graves, a gente deixa a critério do médico titular", afirma Ganem, do Sírio. "Temos médicos que optam por não usar cloroquina. Outros, introduzem. A gente respeita a autonomia do médico, desde que a legislação e as autoridades tenham autorizado." O hospital tem desenvolvido, ainda, testes com plasma.
No Einstein, também são usadas drogas como azitromicina, antibiótico para tratamentos de infecções respiratórias, e dexametasona. "Qualquer intervenção em que não há comprovação, idealmente tem de ser submetida a estudo clínico", diz Rolim. "O pesquisador responsável avisa sobre benefícios e riscos. Se o paciente não for capaz de consentir, um representante legal assina o termo."
"Quando o paciente vem para a UTI, a gente sempre oferece a possibilidade receber a hidroxicloroquina. Houve um politização muito grande sobre o uso ou não uso, mas o fato é que a discussão deve se dar no âmbito médico", afirma Sztajnbok. No Emílio Ribas, também testa outra possibilidade com remdesivir, antiviral usado contra ebola. "Sem resultado clínico, não existe um tratamento para Sars-Cov-2: o que existem são várias drogas sendo testadas."
Veja também:








-1jicu0mh37d5u.jpg)